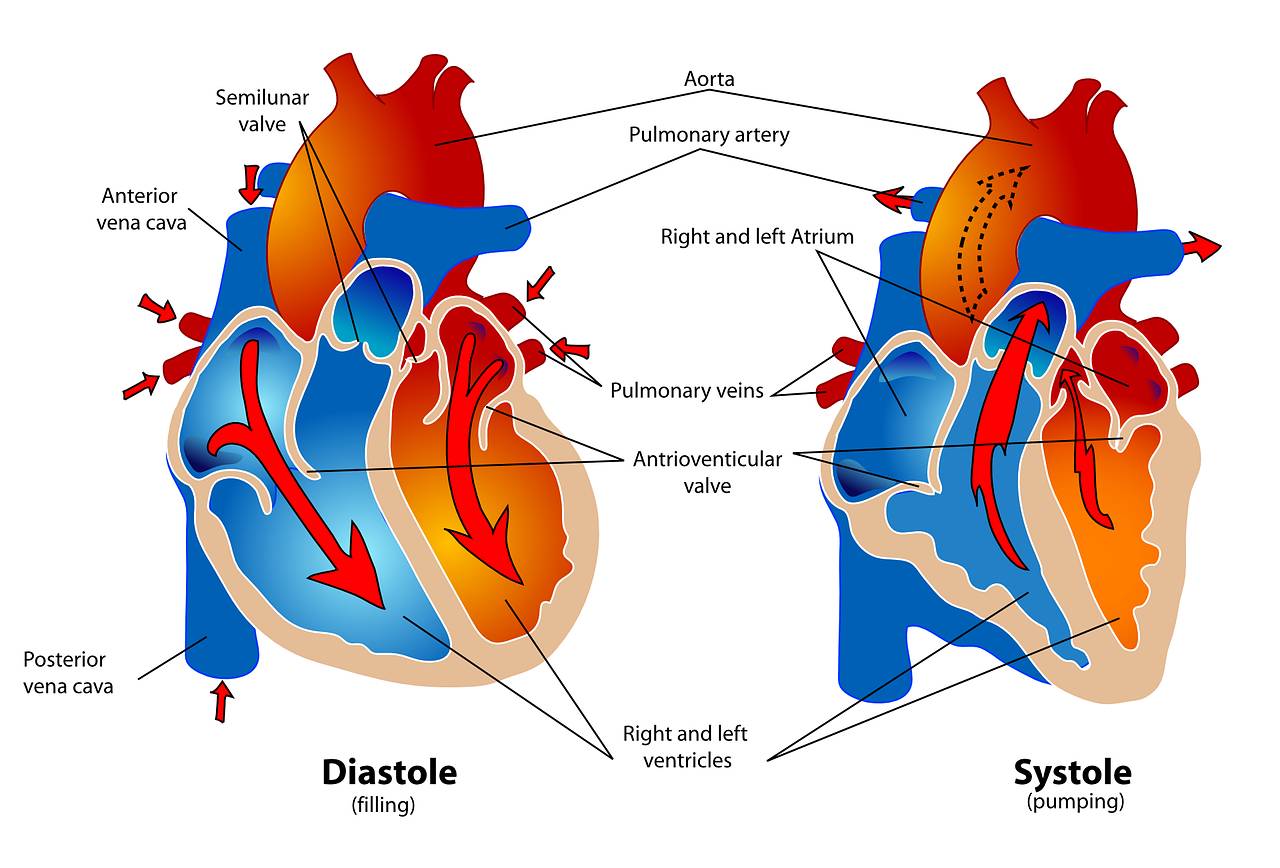
 Herz außer Takt: Was Sie über Vorhofflimmern, seine Ursachen und moderne Behandlung wissen müssen!
Herz außer Takt: Was Sie über Vorhofflimmern, seine Ursachen und moderne Behandlung wissen müssen!
Was ist Vorhofflimmern?
Vorhofflimmern (medizinisch: Atriales Fibrillieren) ist eine häufige Herzrhythmusstörung, bei der die Herzvorhöfe nicht mehr koordiniert schlagen. Statt regelmäßiger Kontraktionen kommt es zu unkontrollierten und schnellen Flimmerbewegungen. Dies führt dazu, dass der Herzschlag insgesamt unregelmäßig wird und das Blut in den Vorhöfen möglicherweise nicht mehr vollständig weitergepumpt wird.
Es gibt drei Hauptformen des Vorhofflimmerns:
- Paroxysmales Vorhofflimmern: Episoden, die spontan auftreten und innerhalb von 48 Stunden bis sieben Tagen von selbst enden.
- Persistierendes Vorhofflimmern: Hält länger als sieben Tage an und erfordert medizinische Behandlung.
- Permanentes Vorhofflimmern: Besteht dauerhaft, wenn keine Wiederherstellung eines normalen Rhythmus mehr angestrebt wird.
Wie gefährlich ist Vorhofflimmern?
Vorhofflimmern selbst ist oft nicht unmittelbar lebensbedrohlich, kann aber ernste Komplikationen mit sich bringen, wenn es unbehandelt bleibt. Die wichtigsten Risiken sind:
- Schlaganfall: Durch das unvollständige Auspumpen des Blutes können sich in den Vorhöfen Blutgerinnsel bilden. Werden diese in den Blutkreislauf gespült, können sie Gefäße blockieren und zu einem Schlaganfall führen. Das Risiko ist etwa fünfmal höher als bei Menschen ohne Vorhofflimmern.
- Herzschwäche (Herzinsuffizienz): Die unregelmäßigen Herzschläge belasten das Herz und können langfristig zu einer eingeschränkten Pumpfunktion führen.
- Beeinträchtigte Lebensqualität: Symptome wie Herzrasen, Schwindel oder Atemnot können den Alltag erheblich einschränken.
Wie merkt man, dass man Vorhofflimmern hat?
Nicht alle Menschen spüren Symptome. Man spricht dann von einem „stillen“ Vorhofflimmern. Bei anderen können die Anzeichen jedoch deutlich spürbar sein:
- Herzrasen oder unregelmäßiger Herzschlag (wie „Stolpern“)
- Schwindel oder Ohnmachtsgefühl
- Atemnot, besonders bei Belastung
- Leistungsabfall und Schwächegefühl
- Druckgefühl in der Brust
- Angstgefühle durch den unregelmäßigen Herzschlag
Ein Arzt kann Vorhofflimmern durch ein Elektrokardiogramm (EKG) diagnostizieren. Bei unregelmäßigen Episoden kann ein Langzeit-EKG erforderlich sein.
Wie bekommt man Vorhofflimmern weg?
Die Behandlung hängt von der Ursache, der Form und dem Gesundheitszustand der betroffenen Person ab. Zu den Behandlungsmöglichkeiten gehören:
-
Medikamente:
- Herzrhythmus-stabilisierende Medikamente wie Antiarrhythmika (z. B. Amiodaron, Flecainid).
- Betablocker oder Kalziumantagonisten zur Kontrolle der Herzfrequenz.
- Blutverdünner (Antikoagulanzien), um das Schlaganfallrisiko zu senken.
-
Kardiale Kardioversion:
- Elektrische oder medikamentöse Verfahren zur Wiederherstellung eines normalen Herzrhythmus.
-
Ablationstherapie:
- Bei wiederkehrendem Vorhofflimmern wird gezielt das Gewebe verödet, das die elektrischen Fehlimpulse verursacht.
-
Lebensstiländerungen:
- Reduzierung von Risikofaktoren wie Übergewicht, Alkohol, Rauchen und Stress.
Wie lange lebt man mit Vorhofflimmern?
Mit einer rechtzeitigen Diagnose und Behandlung haben die meisten Menschen mit Vorhofflimmern eine normale Lebenserwartung. Unbehandelt erhöht es jedoch das Risiko für schwerwiegende Komplikationen, insbesondere Schlaganfälle oder Herzinsuffizienz. Wichtig ist, regelmäßig Kontrolltermine wahrzunehmen und die verordneten Therapien einzuhalten.
Kann Vorhofflimmern von der Psyche kommen?
Ja, psychische Belastungen wie Stress, Angststörungen oder Depressionen können Vorhofflimmern auslösen oder verschlimmern. Die Gründe hierfür liegen in der Wechselwirkung zwischen dem Nervensystem und dem Herz-Kreislauf-System:
- Stresshormone wie Adrenalin können die Erregungsleitung im Herzen beeinflussen.
- Chronische Anspannung und Schlafmangel erhöhen die Wahrscheinlichkeit für Herzrhythmusstörungen.
Entspannungstechniken wie Yoga, Achtsamkeitstraining oder Psychotherapie können bei der Behandlung unterstützend wirken.
Zusammenfassung
Vorhofflimmern ist eine häufige, aber behandelbare Herzrhythmusstörung. Es kann unerkannt bleiben, aber auch deutlich spürbare Symptome verursachen. Obwohl Vorhofflimmern selbst nicht unmittelbar lebensbedrohlich ist, erhöhen unbehandelte Fälle das Risiko schwerwiegender Komplikationen wie Schlaganfälle oder Herzinsuffizienz. Dank moderner Therapien und einer guten Betreuung können Betroffene in der Regel ein normales Leben führen.
Falls du noch detailliertere Informationen oder Unterstützung zu einzelnen Aspekten benötigst, lass es mich wissen!
Hohe Omega-3-Dosen und Vorhofflimmern – Was sagt die Wissenschaft?
Omega-3-Fettsäuren (EPA und DHA) gelten allgemein als gesundheitsfördernd, insbesondere für das Herz-Kreislauf-System. Sie können Entzündungen reduzieren, die Blutfettwerte verbessern und das Risiko von Herzerkrankungen senken. Allerdings gibt es neuere Studien, die einen möglichen Zusammenhang zwischen hohen Dosen von Omega-3-Fettsäuren und einem erhöhten Risiko für Vorhofflimmern untersucht haben.
Forschungsergebnisse zum Zusammenhang
-
Studienlage:
- Eine groß angelegte Analyse von randomisierten Studien, darunter die VITAL-Rhythm-Studie, deutet darauf hin, dass hohe Dosen von Omega-3-Fettsäuren (≥4 g/Tag) das Risiko für die Entwicklung von Vorhofflimmern erhöhen können.
- Eine andere Metaanalyse aus 2021 fand ein leicht erhöhtes Risiko für Vorhofflimmern bei Menschen, die hohe Omega-3-Dosen einnahmen, insbesondere bei bereits bestehender Herzkrankheit.
-
Mechanismus (hypothetisch):
- Omega-3-Fettsäuren beeinflussen die elektrische Stabilität des Herzens. Während moderate Mengen die Herzfrequenz und Entzündungen positiv beeinflussen, könnten hohe Dosen die Erregungsleitung im Herzen verändern und somit Vorhofflimmern begünstigen.
-
Risikogruppen:
Menschen mit bereits bestehendem Vorhofflimmern oder anderen Herzrhythmusstörungen könnten empfindlicher auf hohe Dosen reagieren.
Ab welcher Dosis besteht ein Risiko?
- Moderate Mengen (z. B. 1–2 g/Tag) gelten weiterhin als sicher und vorteilhaft für die Herzgesundheit.
- Hohe Dosen (≥4 g/Tag), wie sie häufig in therapeutischen Anwendungen oder bei Nahrungsergänzungsmitteln verschrieben werden, scheinen das Risiko leicht zu erhöhen.
Sollte man Omega-3-Fettsäuren meiden?
- Nein, aber Vorsicht ist geboten. Omega-3-Fettsäuren sind essenziell für die Gesundheit und haben viele Vorteile. Entscheidend ist die richtige Dosierung.
- Empfehlung: Sprechen Sie mit einem Arzt, bevor Sie hochdosierte Omega-3-Präparate einnehmen, insbesondere wenn Sie zu Vorhofflimmern oder anderen Herzrhythmusstörungen neigen.
Fazit
Während moderate Dosen von Omega-3-Fettsäuren nachweislich herzschützende Effekte haben, können sehr hohe Dosen das Risiko für Vorhofflimmern leicht erhöhen. Eine individuelle Beratung und die Berücksichtigung des persönlichen Gesundheitszustands sind daher wichtig.